Nebulisasi NaCl 3% Lebih Efektif daripada NaCl 0,9% pada Bronkiolitis Akut
Nebulisasi NaCl 3% Lebih Efektif daripada NaCl 0,9% pada Bronkiolitis Akut
Disusun oleh :
SATELIT FARMASI RAWAT INAP 1, RSUP DR. SARJITO YOGYAKARTA
( Maret, 2018 )
Bronkiolitis merupakan penyakit infeksi saluran respiratorik tersering pada bayi. Penyakit ini sering menyebabkan seorang anak kurang dari satu tahun perlu dirawat di rumah sakit. Paling banyak ditemukan pada usia 2-24 bulan, puncaknya pada usia 2-8 bulan. Sebanyak 95% kasus terjadi pada anak-anak yang berusia kurang dari 2 tahun dan 75% di antaranya terjadi pada anak di bawah 1 tahun.
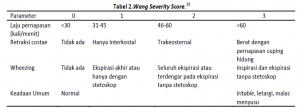
Bronkiolitis ditandai dengan keluhan demam, pilek dan wheezy cough yang bersifat kering. Tanda yang ditemukan antara lain merintih, sianosis, suhu tubuh dapat normal, subfebris atau tinggi, takipnea (ringan hingga terjadi gagal napas), pernapasan cuping hidung, sekret hidung, retraksi (subkostal, interkostal dan suprasternal). Pada auskultasi dapat ditemukan suara napas normal atau ekspirasi memanjang, wheezing dan crackles. Karena wheezing kadang-kadang ditemukan pada bronkiolitis, terapi asma seringkali digunakan. Namun, patofisiologi bronkiolitis sangat berbeda: bronkiolitis mempengaruhi epitel bronkiolar, dengan nekrosis sel epitel, edema, peningkatan sekresi mukus, dan infiltrasi sel peribronkiolar. Perubahan ini menghalangi saluran napas besar dan kecil, yang menyebabkan wheezing, atelektasis, dan hiperinflasi.
Tatalaksana bronkiolitis pada umumnya bersifat suportif, yaitu suplementasi oksigen, pemenuhan kebutuhan cairan, penyesuaian suhu lingkungan agar konsumsi oksigen minimal, tunjangan respirasi bila perlu dan nutrisi. Setelah itu, baru dipertimbangkan penggunaan bronkodilator, kortikosteroid, antiviral dan pencegahan dengan vaksin RSV. Terapi inhalasi merupakan metode pemberian obat secara inhalasi ke saluran pernapasan. Salah satu sistem inhalasi yang luas digunakan adalah nebulisasi. Metode ini mengubah obat dalam bentuk cair menjadi bentuk aerosol sehingga mudah diinhalasi dan masuk ke saluran pernapasan. Pemberian terapi inhalasi kortikosteroid dan bronkodilator masih menjadi perdebatan untuk bronkiolitis. Ada sebagian ahli yang menyatakan pemberiannya cukup bermanfaat, sebagian lagi berpendapat tidak. Adapun penelitian mengenai pemberian inhalasi budesonid pada bronkiolitis ternyata tidak berbeda signifikan dengan plasebo.
Mekanisme dan aplikasi larutan garam hipertonik
Saline hipertonik adalah larutan steril yang kuat dari air asin yang dapat dihirup sebagai obat nebulasi untuk orang dengan cystic fibrosis (CF). Untuk memeriksa bagaimana penerapannya secara klinis, perlu dipertimbangkan mekanisme yang mempengaruhi proses penyakit, dan tanda, gejala, dan hasil klinis lainnya yang dimilikinya.
Mekanisme kerja :
Taksonomi agen mucoaktif1 terdiri dari beberapa kelas obat yang didefinisikan oleh cara kerjanya yaitu :
- Mucolitik
- Ekspektoran
- Mukokinetik
- Pengubah pengangkut ion
- Senyawa mukoregulasi lainnya.
Sulit untuk mengklasifikasikan garam hipertonik dalam taksonomi ini karena memiliki banyak mekanisme tindakan.
Mucolitik mengganggu struktur gel lendir, sehingga mengurangi viskositas dan elastisitasnya. Oleh karena itu, terapi mucolitik adalah untuk membuat viskoelastisitas sekresi saluran napas lebih baik untuk memudahkan pembersihan dari saluran udara. Disarankan bahwa garam hipertonik bukan mucolitik karena mucolisis bukanlah mode utama tindakannya. Namun, garam hipertonik mampu mengganggu ikatan ionik dalam gel lendir, yang dapat mengurangi keterikatan silang dan keterikatan. Efek mucolitik ini mungkin mengapa dahak secara nyata mengurangi viskositasnya bila garam hipertonik ditambahkan ke dalamnya. Kemampuan pembentuk benang dari CF sputum juga berkurang secara signifikan dengan penambahan garam hipertonik. Perubahan yang dimediasi oleh garam ini pada sifat reologi dari sputum CF terkait.
Ada mekanisme serupa yang tidak secara langsung mempengaruhi gel lendir itu sendiri adalah bahwa garam hipertonik memisahkan DNA dari mukoprotein, yang memungkinkan enzim proteolitik alami untuk mencerna mucoprotein. Oleh karena itu hipertonik salin tampaknya memiliki beberapa mekanisme mucolitik yang memperbaiki transportabilitas lendir in vitro.
Kelas pengobatan mucoaktif lainnya adalah ekspektoran, yang menambahkan air ke permukaan saluran napas. Hal ini sangat relevan di jalan nafas CF, karena protein pengatur konduktansi transmembran kistik tidak normal atau tidak ada (CITR) tidak memulai sekresi ion klorida ke dalam lumen jalan nafas dan tidak menghambat penyerapan ion natrium dari lumen saluran napas melalui natrium epitel saluran. Karena penyerapan ion natrium meningkat dan sekresi ion klorida menurun, garam yang tidak mencukupi disimpan di jalan napas untuk mempertahankan hidrasi permukaan epitel biasa. Hal ini juga menyebabkan sekresi udara dehidrasi dan gangguan pada mekanisme mukosiliar. Hal ini memungkinkan retensi lendir, yang menjadi nidus untuk infeksi. Pengukuran in vitro cairan permukaan jalan nafas pada permukaan epitel menunjukkan bahwa garam hipertonik secara nyata meningkatkan kedalaman lapisan cair ini tidak hanya dengan menyetorkan dirinya ke permukaan, tapi juga juga dengan secara osmotik menggambar air tambahan ke permukaan saluran napas. Bergantung pada dosis garam hipertonik yang dicapai secara lokal, tingkat pemulihan cairan permukaan jalan nafas bervariasi, namun biasanya mencapai puncak tinggi sementara dan kembali mendekati tingkat pra-perawatannya. Dalam waktu sekitar 10 menit, meskipun mungkin memiliki efek lebih lama jika dosisnya memadai. Jika air berlebih tertarik ke jalan napas, lapisan lendir dapat menerimanya dan menyumbangkan cairan kembali ke permukaan saluran napas saat diperlukan. Jadi, kelebihan air yang masuk ke saluran nafas secara osmotik disimpan di lapisan lendir, sehingga sifat reologinya lebih menguntungkan untuk pembersihan.
Kelas mucoaktif lainnya adalah mukokinetik, yang memperbaiki clearance yang dimediasi batuk dengan meningkatkan aliran udara atau mengurangi peradangan sputum. Kami tidak menyadari adanya bukti bahwa garam hipertonik memiliki salah satu dari manfaat langsung ini, tapi ini memicu batuk dan batuk meningkatkan jumlah lendir yang dibersihkan dari paru-paru lebih jauh lagi. Peningkatan clearance mukosiliar dengan garam hipertonik dan pembersihan ekstra dengan batuk telah ditunjukkan secara obyektif secara in vivo pada fibrosis kistik dengan menggunakan studi radioaerosol.
Saline hipertonik mungkin juga memiliki mekanisme lain yang tidak terlalu mucoaktif. Penelitian in vitro baru-baru ini menunjukkan bahwa garam hipertonik mengurangi pembentukan biofilm oleh Pseudomonas aeruginosa dan produksi faktor virulensi terkait. Akhirnya, garam hipertonik tampaknya meningkatkan kadar dua tiol yang bersifat protektif terhadap cedera oksidatif – glutathione dan tiosianat di jalan napas cairan permukaan.
Beberapa pedoman menyarankan pemberian nebulisasi cairan hipertonis pada pasien bronkiolitis akut terutama pada bronkiolitis sedang hingga berat. Sedangkan, pemberian bronkodilator, epinefrin dan kortikosteroid tidak direkomendasikan atau tidak disarankan untuk digunakan secara rutin.
Bronkodilator seperti albuterol atau salbutamol tidak memberikan perbaikan signifikan pada saturasi oksigen, risiko dirawat, lama rawat, dan waktu resolusi penyakit di rumah. Oleh karena itu, bronkodilator tidak dianjurkan untuk diberikan secara rutin sebagai terapi bronkiolitis. Selain sulitnya memberikan nebulisasi pada bayi secara efektif, sedikitnya jumlah atau imaturitas dari reseptor β2 di otot polos dinding bronkial bayi juga membatasi efektivitas dari agonis adrenergik β2. Namun, penelitian lebih lanjut dengan ukuran sampel yang lebih besar diperlukan untuk mencari bukti lebih lanjut.
Pemberian cairan hipertonik, menggunakan natrium klorida, memiliki efek menguntungkan pada bronkiolitis. Cairan hipertonik menarik cairan dari ruang adventisia dan submukosa, menurunkan edema saluran pernapasan, menekan mediator inflamasi dan viskositas mukus serta meningkatkan klirens mukosilier. Selain itu, cairan hipertonik juga diketahui mampu meningkatkan transpor mukus. Cairan hipertonik juga memiliki efek imunomodulator dengan mengurangi ekspresi neutrofil CD11b/CD18, pelepasan elastase, produksi superoksida, dan respon sitokin.
Ringkasan
Bronkiolitis akut adalah infeksi saluran pernapasan yang sering ditemui pada anak berusia kurang dari 2 tahun. Etiologi paling banyak dari bronkiolitis adalah respiratory syncytial virus. Gejala klinis bervariasi, mulai dari batuk, sesak napas, retraksi dinding dada, napas cuping hidung hingga penurunan kesadaran. Tatalaksana bronkiolitis pada umumnya bersifat suportif. Hipertonik salin memiliki potensi untuk menghidrasi cairan permukaan jalan nafas, sehingga memperbaiki gangguan mukosiliar yang terganggu, dan juga untuk mengurangi edema dinding jalan napas melalui penyerapan air dari mukosa. Semua ini adalah ciri patologis utama bronkiolitis akut, dan memberikan alasan untuk penggunaan perawatan ini dalam kondisi ini. Pemberian nebulisasi hipertonik salin (NaCl 3%) lebih baik dibandingkan dengan normal salin (NaCl 0,9%) karena dapat mengurangi beratnya gejala pada bronkiolotis viral akut dan mengurangi lama rawat di rumah sakit.
Kesimpulan
Pemberian nebulisasi cairan hipertonik NaCl 3% lebih efektif daripada NaCl 0,9% pada pasien bronkiolitis akut.
Referensi
- Rubin BK Taxonomy of mucoactive medications. In: Rubin BK, van der Schans CP, eds. Therapy for Mucus-Clearance Disorders. Volume 188, Lung Biology in Health and Disease. New York, NY: Marcel Dekker, 2004:129–45
- Henke M, Ratjen F Mucolytics in cystic fibrosis. Paed Respir Rev 2007;8:24–9[PubMed]
- Ziment I Respiratory Pharmacology and Therapeutics. Philadelphia, PA: WB Saunders, 1978:60–104
- Scheffner AL, Medler EM, Jacobs LW, Sarett HP The in vitro reduction in viscosity of human tracheobronchial secretions by acetylcysteine. Am Rev Respir Dis1964;90:721–9 [PubMed]
- King M, Dasgupta B, Tomkiewicz RP, Brown NE Rheology of cystic fibrosis sputum after in vitro treatment with hypertonic saline alone and in combination with recombinant human deoxyribonuclease I. Am J Respir Crit Care Med 1997;156:173–7[PubMed]
- Fakultas Kedokteran, Universitas Lampung, Bagian Ilmu Penyakit Anak